Весна — время простудных заболеваний, поэтому многие из нас держат в аптечке упаковку антибиотиков «на всякий случай». Согласно опросу ВЦИОМ за 2011 год 48% женщин и 43% мужчин, а это почти половина россиян, считают, что вирусы, так же, как и бактерии, неустойчивы к антибиотикам.
Давайте же разберемся, что за зверь такой этот антибиотик, и для кого он опасен.
Для начала обратимся к термину «микробиология». Микробиология — это наука, предметом изучения которой являются микроскопические организмы, их строение, взаимоотношения и все остальное, связанное с ними, что можно изучить. Теперь перейдем к более узкому понятию — бактериологии. Что она изучает, думаю, и так понятно.
Бактерии, как и протисты (более сложно устроенные микроорганизмы), состоят из одной клетки и являются самостоятельными жизнеспособными организмами. Хотя для них свойственно образовывать скопления — колонии, которые, кстати, вполне могут быть видны невооруженным глазом.

На фото чашка Петри с разросшимися на ней бактериями, собранные мной на одной из станций Питерского метро.
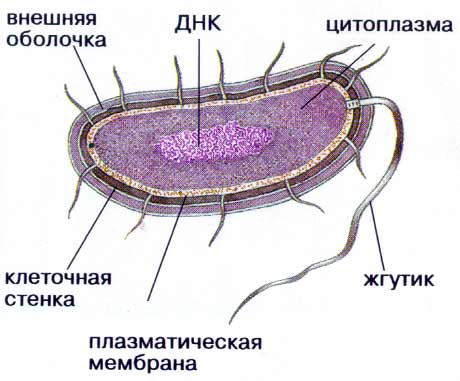
Бактерии не имеют оформленного ядра и органелл, которые выполняли бы все функции (аналог наших органов, если можно так выразиться). Их еще называют прокариотами (доядерными организмами), а тех, кто имеет ядра — эукариотами (к которым относимся и мы).
Все, из чего состоит бактерия:
— протопласт — цитоплазма (все внутренне содержимое клетки) и покрывающая сверху мембрана
— клеточная стенка, вокруг которой может быть слизистый чехол и/или капсула
— могут быть жгутики для передвижения
Все, кто дочитал до этого места, могут задать справедливый вопрос: «А причем тут вообще антибиотики?».
Так вот, антибиотики — вещества, обладающие бактерицидной активностью. Как было сказано выше, от вирусов они не помогут, как и от простейших. Но это скорее исключение.
Теперь же давайте разбираться, почему они действуют именно на бактерии и как именно.
Механизмы действия:
- Самый первый из изученных — воздействие на клеточную стенку.
По своему химическому составу клеточная стенка бактерий отличается от клеточной стенки эукариот. Основной компонент — муреин, который образует на поверхности муреиновую сеть.
Датский микробиолог Ганс Грам предложил способ окраски мазков бактерий, названный потом в его честь. Мазок окрашивался генцианвиолетом (краситель) и закрепляется раствором иода. Дальше уже бактерии ведут себя по-разному, из-за чего их разделили на две группы: те, у кого краситель удерживается в клетке при обработке спиртом или ацетоном (грамположительные), и те, кто обесцвечиваются (грамотрицательные).
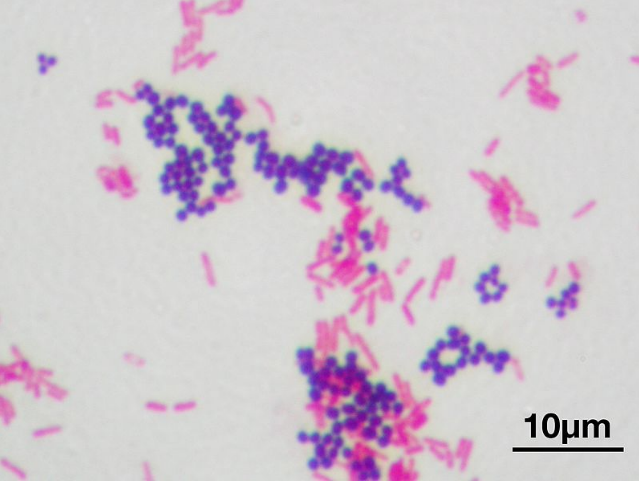
Staphylococcus aureus — золотистый стафилококк (грамположительные кокки, темные) и Escherichia coli — кишечная палочка (грамотрицательные бациллы, розовые).
Утомлять всякими дополнительными особенностями строения стенки я не буду, это и так очевидно из картинки внизу.
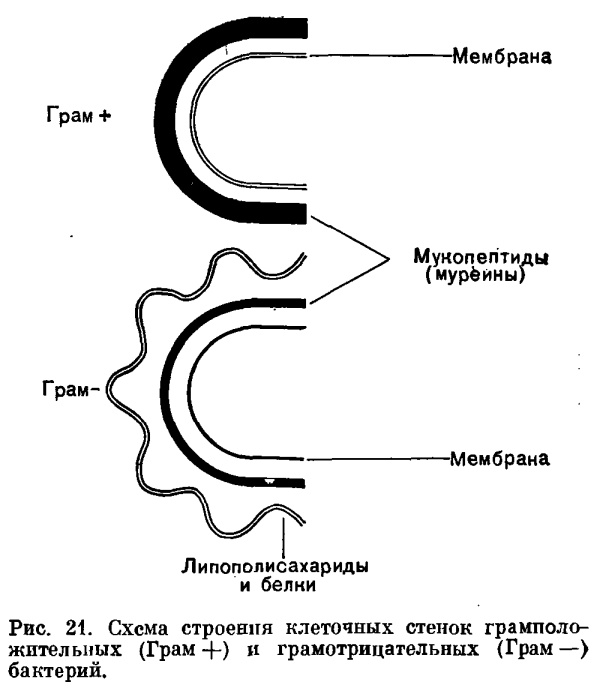
Стенка выполняет барьерную функцию и устанавливает контакт бактерии с окружающей средой. Грамотрицательные бактерии — более высокая ступень эволюции, они более устойчивы в токсинам, в том числе и антибиотикам, чем грамположительные, хотя те и имеют более толстую (и в то же время более уязвимую) стенку.
Некоторые антибиотики (группа пенициллина и циклосерина) подавляют синтез клеточной стенки, что приводит к образованию протопластов (см. выше) и сферопластов (клеточная стенка разрушена, но не до конца). При прекращении приема антибиотиков они снова реверсируют (превращаются) в нормальные клетки или трансформируются в L-формы, но могут и погибнуть.
L-формы не имеют клеточной стенки, но могут развиваться, расти и делиться. Образование L-форм — одна из причин хронических рецидивирующих заболеваний. При неправильном приеме антибиотиков состояние больного может улучшиться, но после полной отмены происходит реверсия до полноценных форм исходного вида с восстановлением их патогенности. Кстати, может еще и появиться иммунитет к этим антибиотикам, что значит, что при рецидиве они не помогут.
Чтобы понять, почему прием антибиотиков имеет ту или иную дозировку, по стоит посмотреть на этот график:
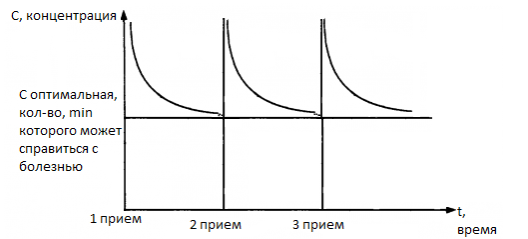
концентрация вначале всегда выше оптимальной, но со временем выводится из организма, поэтому необходимо принимать таблетки снова. И поэтому важно подобрать антибиотики, в которых их эффективность была бы сильнее или хотя бы на уровне с возможными рисками и побочными эффектами.
Именно таким способом антибиотики влияют на представителей крупозной и очаговой пневмонии, менингита, инфекций мочевыводящих и желчных путей, сифилиса, гонореи, дифтерии, скарлатины, ангины, ЛОР-заболеваний и многих других.
- Другой механизм воздействия — нарушение синтеза белка в клетке: ингибирование (подавление) функций рибосом и синтеза белка (стрептомицин). Лечат туберкулез легких и других органов, бруцеллез, чума.
- Нарушение целостности мембран, т. е. нарушение ионных каналов, что может сделать клетку проницаемой для веществ, которые внутрь попадать не должны, или наоборот — заблокировать доступ важных веществ. (грамицидин, полимиксин). Используют при заболеваниях желудочно-кишечного тракта, сепсиса, и, как и пенициллин, при менингите и ЛОР-заболеваниях.
- Угнетение синтеза нуклеиновых кислот (ДНК и РНК) за счет нарушения работы ферментов, которые «руководят» процессом. При лейкозе, лимфоме, лимфосаркоме, нейлобластоме у детей. Применяется вместе с другими противоопухолевыми препаратами.
- Нарушение синтеза ДНК и РНК, но за счет нарушения самих азотистых оснований — компонентов непосредственно самих нуклеиновых кислот (саркомицин). Подавляет рост культуры клеток рака Эрлиха.
- Ну и напоследок, ингибирование дыхательных ферментов бактерий (антимицин). Используется в растениеводстве для уничтожение грибов-вредителей сельского хозяйства.
Теперь стоит обсудить такую вещь как антибиотикорезистентность, т. е. устойчивость микроорганизма к действию антибиотика. Может возникать из-за мутаций и после воздействия антибиотика закрепляться у всей группы организмов.
Механизмы противостояния:
- блокирование входа в клетку — дополнительная мембрана у большинства грамотрицательных бактерий, что делает их невосприимчивыми к пенициллину.
- уменьшение размера пор (антибиотик не проходит внутрь) или появляется белок, который сразу же выводит антибиотик из клетки.
- некоторые бактерии научились инактивировать антибиотики. Например, у стафилококков (р. Staphylococcus) вырабатывается для этого вещество β-лактоназа, которое разрушает β-лактамовое кольцо у большинства пенициллинов. Для этого в них добавляют фолиевую кислоту, чтобы подавлять β-лактоназу.
- Ну и может отсутствовать сама клеточная стенка, на которую воздействует антибиотик, как, например, род микоплазма (Mycoplasma)
Напоследок стоит упомянуть, что тот факт, что антибиотики не влияю на вирусы, не означает, что они безвредны для человека. Их нельзя принимать просто так, не убедившись в том, что возбудитель болезни именно бактерия, потому что антибиотики влияют на печень (именно она занимается детоксикацией организма), кишечник (микрофлора погибает, и на ее месте может прижиться первое, что попадет). Так же то, что при лечение данной группы лекарств нельзя пить, знают все. Алкоголь влияет на активность антибиотиков и их выведение из организма печенью. Некоторые антибиотики могут взаимодействовать с алкоголем и вызывать побочные эффекты, начиная с поноса и рвоты и заканчивая судорогами и даже смертью.
Автор: tlou000